Cette page a pour objectif d’expliquer le principe de la prothèse totale de genou, ses indications, le déroulement de la prise en charge, ainsi que les bénéfices et les risques de cette intervention. Elle ne remplace pas la consultation chirurgicale, mais vise à mieux comprendre votre traitement.
Qu’est-ce qu’une prothèse totale de genou ?
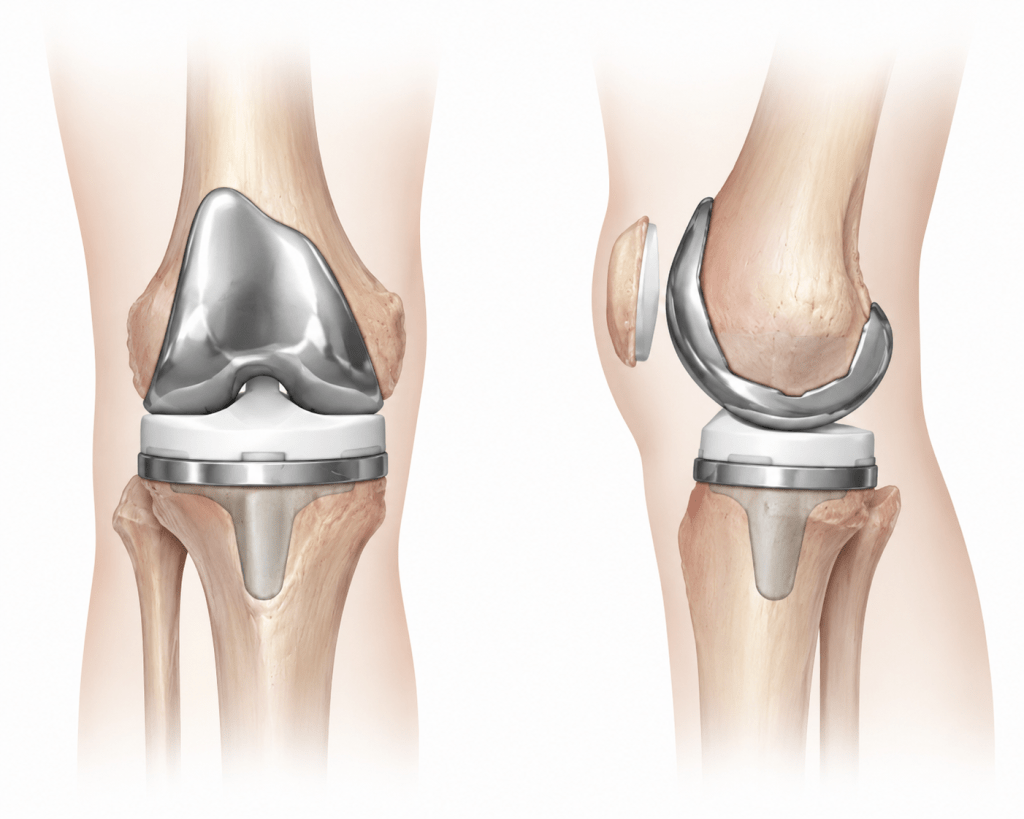
La pose d’une prothèse totale de genou (PTG) est une intervention chirurgicale qui consiste à remplacer les surfaces articulaires usées du genou par des implants artificiels. Elle a pour objectif de diminuer la douleur (rarement la supprimer), de corriger les déformations d’axe (varus ou valgus) et de restaurer une fonction satisfaisante du genou.

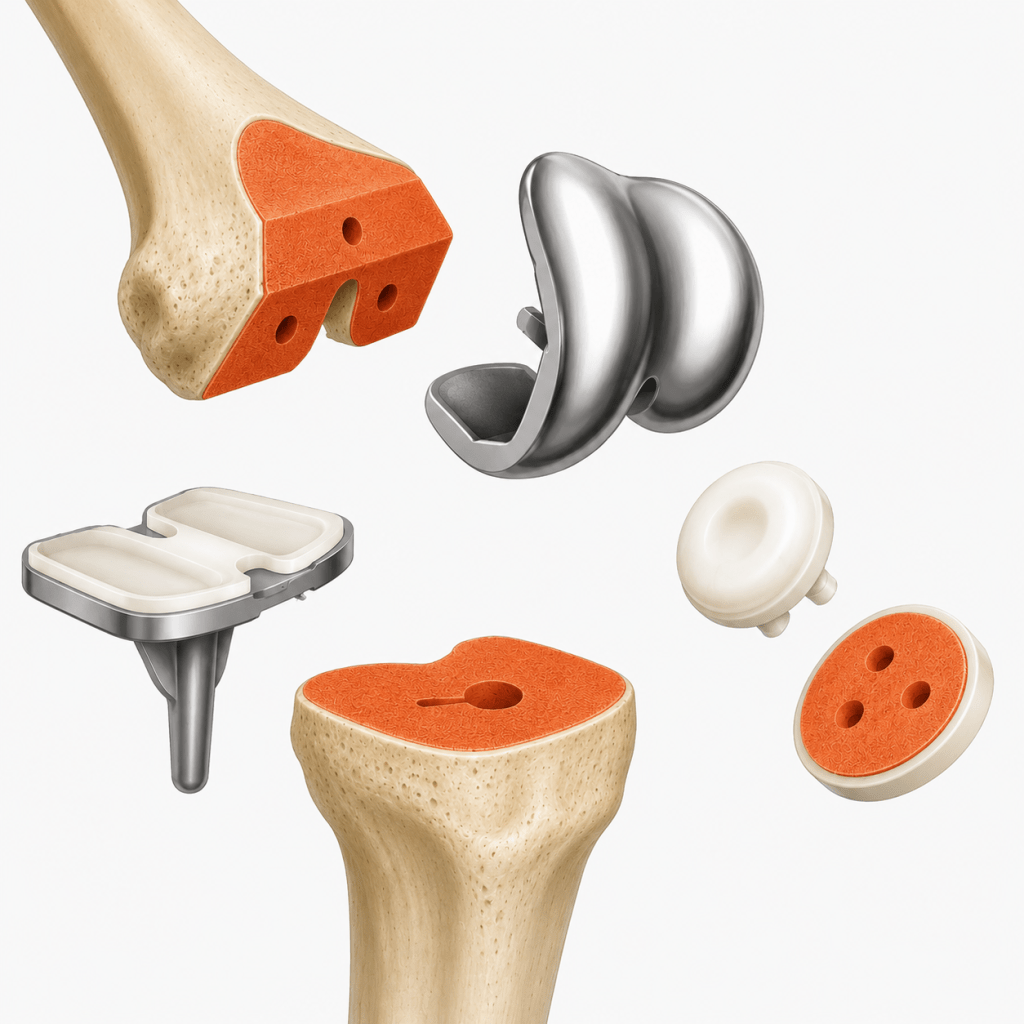
La prothèse est généralement composée de :
* un implant fémoral métallique,
* un implant tibial métallique,
* un insert en polyéthylène (plastique haute résistance) permettant le glissement
* un implant rotulien selon les cas
Indications :
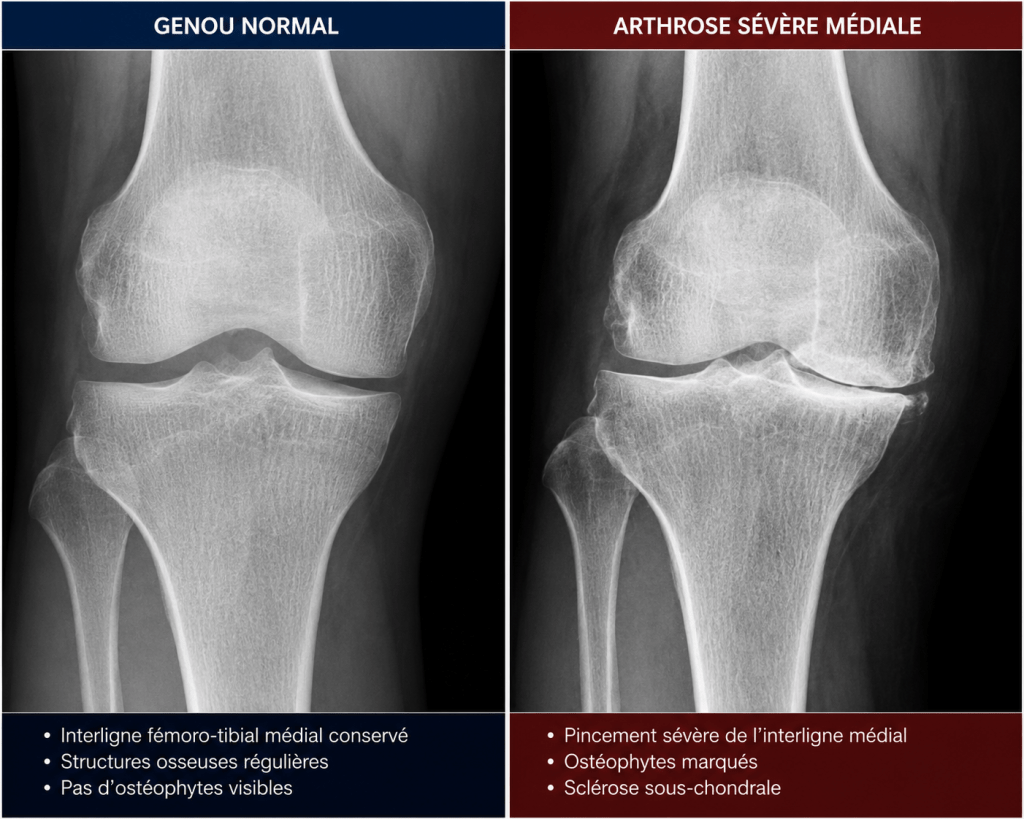
La prothèse totale de genou est proposée lorsque les traitements médicaux ne sont plus suffisants pour soulager les symptômes.
La meilleure indication est un tableau qui associe :
* arthrose du genou avancée (gonarthrose)
* douleurs chroniques invalidantes malgré un traitement bien conduit (médicaments, infiltrations, rééducation)
* raideur importante limitant la marche et les gestes de la vie quotidienne
* déformation progressive du genou
* altération significative de la qualité de vie
Elle peut aussi être indiquée dans les ostéonécroses, pathologies inflammatoires chroniques et dans des cas particuliers de traumatologie.
La décision opératoire est toujours personnalisée, prise après une discussion entre le patient et le chirurgien.
Principe technique de l’intervention :
L’intervention est réalisée sous anesthésie générale ou rachianesthésie. Une anesthésie locoregionale complémentaire est parfois réalisée. Elle dure en moyenne 1 à 2 heures.
Les grandes étapes sont :
* exposition de l’articulation du genou (les ménisques et ligaments croisés sont réséqués)
* retrait des surfaces articulaires par des coupes osseuses
* équilibrage des ligaments pour assurer la stabilité
* mise en place des implants prothétiques adaptés à l’anatomie du patient, avec ou sans ciment
* vérification de la mobilité et de l’axe du genou
* fermeture chirurgicale
Dans certains cas, des techniques spécifiques peuvent être utilisées (instruments personnalisés, assistance informatique, protocoles de récupération améliorée).
Dans certains cas, des techniques spécifiques peuvent être utilisées (instruments personnalisés, assistance informatique, protocoles de récupération améliorée).

Dans des situations de lésions ligamentaires chroniques, ou de déformation importante, il peut être nécessaire d’utiliser une prothèse charnière ou semi contrainte, plus « volumineuse » qu’une prothèse de première intention classique, mais qui présente moins de risque de descellement à terme.

Suites opératoires :
Suites immédiates :
* un lever précoce, souvent dès le jour même ou le lendemain
* la reprise progressive de la marche avec appui autorisé, en utilisant des cannes béquilles
* une prise en charge de la douleur adaptée
* une rééducation débutée précocement avec un kinésithérapeute
Les douleurs sont généralement importantes dans les jours qui suivent la chirurgie, malgré les traitements antalgiques.
La durée d’hospitalisation est variable, de 2 à 5 jours, parfois moins dans le cadre de protocoles de récupération rapide.
Les pansements sont a faire refaire tous les deux jours pendant 2 semaines, et les points de suture sont a faire retirer au bout de deux semaines. Parfois des pansements prolongés sont nécessaires si un trouble de cicatrisation survient.
Des anticoagulants sont prescrits pour limiter le risque de phlébite / embolie pulmonaire.
Suites à moyen terme :
Dans les semaines suivant l’intervention :
* la douleur diminue progressivement
* la mobilité du genou s’améliore
* la marche devient de plus en plus autonome
La rééducation est essentielle et se poursuit sur plusieurs mois. La plupart des patients reprennent une vie quotidienne autonome entre 6 et 12 semaines après l’intervention.
La descente des escaliers et la capacité à se mettre à genou du côté opéré sont les mouvements qui prennent le plus de temps à récupérer.
En cas de raideur excessive, une mobilisation du genou sous anesthésie peut être nécessaire.
En cas de signe d’infection (fièvre, douleur, écoulement…), un lavage sous anesthésie et une antibiothérapie peuvent être nécessaires. Il n’est jamais prescrit d’antibiothérapie à l’aveugle en cas de suspicion d’infection sur une prothèse de genou.
Résultats et évolution à long terme :
La durée de récupération après une prothèse de genou est d’environ un an.
20% des patients ont un excellent résultat, avec un genou oublié.
60% des patients on un bon résultat avec une diminution des douleurs, mais avec une gêne résiduelle, une appréhension à la descente des escaliers, une difficulté à se mettre à genou.
20% des patients ont une douleur persistante importante, qui nécessité un bilan à la recherche d’une cause, avec parfois un traitement accessible (médical ou chirurgical), mais dans certains cas sans cause évidente.
À long terme, la prothèse totale de genou permet dans la majorité des cas :
* une diminution des douleurs
* une amélioration de la mobilité
* une reprise des activités de la vie courante
Les activités à faible impact (marche, vélo, natation, randonnée) sont généralement possibles. Les sports à impact élevé sont déconseillés (course à pied). Les activités à risque de chute a forte cinétique (VTT, ski) ne sont pas contre indiqués mais ne sont à pratiquer que si le patient avait dejà un bon niveau technique préalable.
La durée de vie moyenne d’une prothèse de genou est aujourd’hui de 15 à 20 ans, voire plus selon les patients. Le changement de la prothèse est possible, mais parfois plus compliqué techniquement que la pose d’une prothèse de première intention du fait de pertes de substance osseuse et de lésions tendineuses.
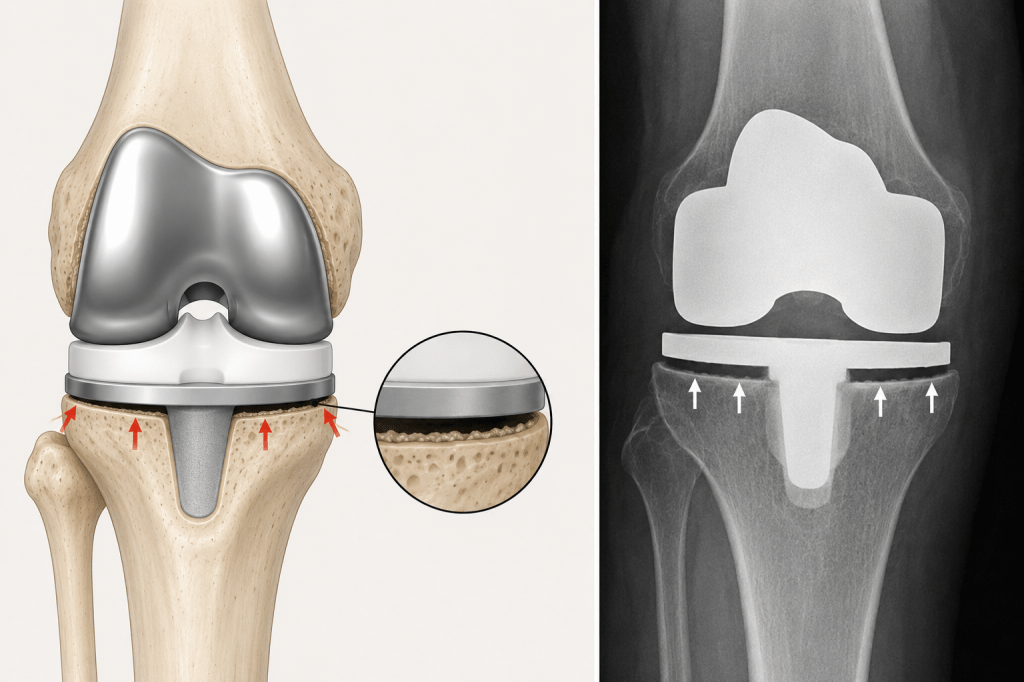
Indépendamment de l’usure des pièces de la prothèse, un descellement peut survenir. Les pièces fémorale, tibiale et patellaire doivent être strictement adhérentes à l’os (soit via du ciment, soit via le revêtement de la prothèse). En cas de descellement, il apparaît une mobilité entre la prothèse et l’os, ce qui entraîne de l’inflammation et des douleurs. Cela peut nécessiter le changement de la prothèse.
Bénéfices et risques:
Les principaux bénéfices sont :
*soulagement la douleur
*amélioration de la fonction et de l’autonomie
*correction des déformations
Les principaux risques sont :
*perte de sensibilité péri-cicatricielle
*hématome
*infection du site opératoire (nécessite un lavage ou un changement de prothèse selon le délai de survenue post opératoire)
*luxation
*fracture tibia, fémur ou patella
*lésion de l’appareil extenseur
*phlébite ou embolie pulmonaire
*raideur
*douleurs résiduelles, généralement neuropathies, rarement par défaut de positionnement des implants
*usure de la prothèse, descellement
*lésions vasculaires /nerveuses, gravissimes
*rares cas d’amputation sur des infections chroniques ou troubles vasculaires
